Hepatitt A - veileder for helsepersonell
Oppdatert
Hepatitt A er en virusinfeksjon som kan forårsake leverbetennelse. Infeksjon fører ikke til bærertilstand, og gjennomgått infeksjon hindrer sykdom ved nysmitte.
Om hepatitt A
Hepatitt A-viruset (HAV) er et nakent RNA virus i slekten hepatovirus som tilhører familien picornaviridae. Infeksjon med viruset gir ikke kronisk bærertilstand. Seks ulike genotyper er identifisert, genotype I-III hos mennesker og IV-VI hos aper. Vanligst er genotyper IA og IB som utgjør >90% av stammene. Genotype IIIA påvises i økende grad, mens genotype II kun er påvist i to enkelttilfeller.
Historisk bakgrunn
Sykdommen har vært kjent i mange hundre år, og ble fram til 1953 kalt epidemisk (infeksiøs) hepatitt og epidemisk gulsott. HAV ble påvist første gang ved elektronmikroskopi i 1973, serologiske tester ble tilgjengelig i Norge i 1979. Normalt immunglobulin (HNIG) har vært brukt profylaktisk siden 1945. Vaksine har vært tilgjengelig siden 1992.
Norge
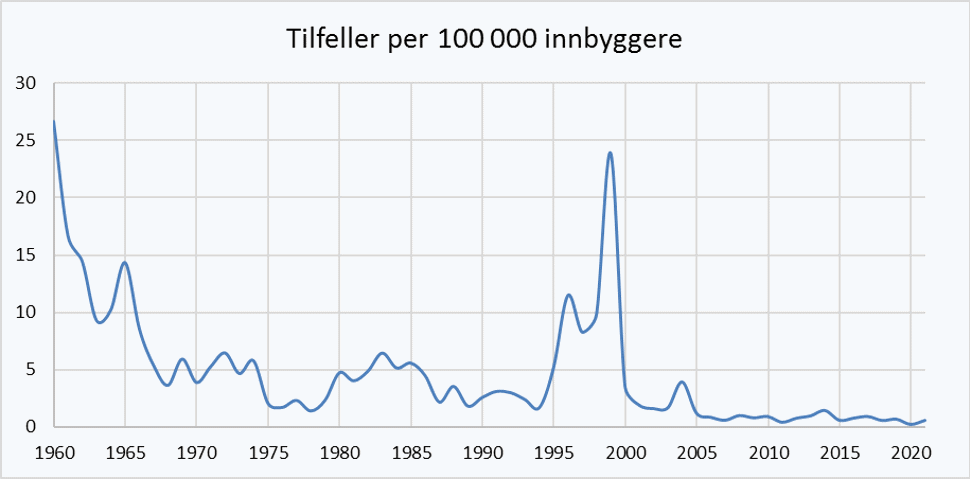
Sykdommen hadde stor utbredelse i Norge før siste verdenskrig, utbrudd var ofte forårsaket av forurenset drikkevann. Epidemisk gulsott var en vanlig barnesykdom i Norge fram til første halvdel av 1900-tallet. I dag har kun en liten del av befolkningen (eldre årsklasser) serologiske markører på gjennomgått hepatitt A, men mange er vaksinert i forbindelse med utenlandsreiser. Siden 1950-tallet har de fleste tilfellene i Norge blitt importert etter opphold i endemiske områder med enkelte sekundærtilfeller etter hjemkomst til Norge. To små, lokale vannbårne utbrudd er rapportert i Norge siden 1975. Et mindre matbårent utbrudd ble rapportert fra en oljeplattform i Nordsjøen 2000.
Dagens situasjon
Forekomsten av hepatitt A er spesielt høy i Afrika, Sør-Amerika, Midtøsten og store deler av Asia. En høy andel av befolkningen i disse landene gjennomgår asymptomatisk infeksjon tidlig i barnealder. HAV-antistoffprevalensen i et land gjenspeiler vanligvis den hygieniske standard i landet. Hepatitt A-vaksine er en del av barnevaksinasjonsprogrammet i noen land, inkludert land i Europa, les mer på WHO sine sider Vaccination schedule for Hepatitis A. Antall meldte tilfeller av hepatitt A i EU/EEA variere noe fra år til år og har i perioden 2016-2019 ligget mellom 11400 og 26100. I 2020 ble det meldt knapt 4400 tilfeller, og nedgangen skyldes sannsynligvis smitteverntiltak i forbindelse med covid-19 pandemien. Flest tilfeller per 100 000 innbyggere ble rapportert fra Bulgaria og Romania
Spesielle grupper kan i Norge gjennom sin atferd være utsatt for lokale utbrudd. Utbrudd blant personer som tar stoff med sprøyter og menn som har sex med menn rapporteres regelmessig i mange europeiske land. I Norge er det også registrert flere landsomfattende utbrudd blant personer som tar stoff med sprøyter (1980-85, 1988 og 1995-99), og blant menn som har sex med menn (1997-98, 2004 og 2017). I perioden 1995-1999 var det et omfattende landsdekkende utbrudd blant personer som tar stoff med sprøyter med 1360 bekreftede tilfeller. I 2013 og 2014 var det et matbårent utbrudd som omfattet mange europeiske land, bl.a. Norge, hvor smittekilden sannsynligvis var frosne bær importert til Europa. Siden juni 2016 har det vært et utbrudd med over 1500 tilfeller i 16 europeiske land, hovedsakelig blant menn som har sex med menn. Dette utbruddet nådde Norge i 2017. Mat- og vannbårne utbrudd er sjeldne i Norge, men kan opptre ved import av forurensede matvarer til landet.
Smittemåte og smitteførende periode
Virus skilles ut i avføringen hos smittede personer og smittemåten er fekal-oral. Smitte skjer vanligvis etter inntak av kontaminerte næringsmidler (mat og vann) eller gjennom matvarer som er håndtert av smitteførende personer. Kontaktsmitte kan skje fra person til person i samme husstand og barnehage. Hepatitt A kan også smitte ved fekal-oral overføring ved seksuell aktivitet gjennom munn/tunge-anus kontakt, finger-rektum kontakt og genital-oral kontakt etter analsex. Menn som har sex med menn er gjennom seksualpraksis mer risikoutsatt for hepatitt A. Inokulasjonssmitte kan skje gjennom sprøytedeling og i sjeldne tilfeller gjennom kontaminerte blodprodukter eller ved transfusjon.
Viruset kan ikke formere seg i næringsmidler, men inntak av selv et lite antall viruspartikler er tilstrekkelig til å gi infeksjon. HAV oppformeres i leveren og utskilles via gallen i avføringen. Pasienten er smitteførende med høyest utskillelse av virus i avføring to uker før og en uke etter symptomdebut. Dette gjenspeiles i blodbanen ved at viruset kan påvises med PCR i serum få dager etter smitte og opptil mange uker etter symptomfrihet.
Viruset er meget stabilt og kan overleve utenfor kroppen over lengre tid. Infeksiøst HAV persisterer i tørket tilstand mer enn 30 dager, i kontaminert jord og sedimenter mer enn 3 måneder, og i vann i opptil 10 måneder.
Inkubasjonstid
2-6 uker, vanligvis 4 uker.
Symptomer og forløp
Mange infeksjoner forløper asymptomatisk, avhengig av alder på pasienten. Symptomer på hepatitt A-infeksjon varierer fra milde til mer alvorlige og omfatter feber, kvalme, oppkast, appetittløshet, mørk urin, lys avføring, magesmerter og ikterus (gulfarget hud og gult på det hvite i øynene). Diare forekommer sjeldent. Hepatitt A gir vanligvis full restitusjon uten leverskade. Små barn kan ha hepatitt A og skille ut virus fra tarmen uten å vise påfallende sykdomstegn. Hos barn under 6 år utvikler bare ca. 10% av de smittede ikterus. Hos barn i aldersgruppen 7-14 år er ca. 50% av de smittede symptomfri. De fleste i denne aldersgruppen vil utvikle ikterus ved symptomgivende sykdom. Hos personer over 15 år vil vanligvis 50-70% av de smittede utvikle symptomer og da vanligvis ikterus. Hepatitt A har ingen kronisk form, men langstrakt forløp kan forekomme og i sjeldne tilfeller akutt leversvikt og tilbakefall. Alvorligheten av infeksjonen og risikoen for komplikasjoner øker med alderen. Gjennomgått infeksjon gir livslang beskyttelse mot hepatitt A.
Diagnostikk
- Antistoffpåvisning i blod:
- Anti-HAV IgM kan påvises i akuttfasen av sykdommen og minst 6 måneder etter infeksjonen.
- Anti-HAV IgG er vedvarende antistoffer mot hepatitt A-virus og kan påvises etter infeksjon og aktiv immunisering. Tilstedeværelse av anti-HAV IgG indikerer immunitet.
- PCR utføres ved mistanke om HAV-smitte ved blodtransfusjon, i spesielle tilfeller for å avklare HAV smitte i inkubasjonstiden og i forbindelse med smitteoppsporing/utbruddsoppklaring. Nasjonal referansefunksjon er lagt til Folkehelseinstituttet og alle positive HAV prøver (0,5 ml plasma eller serum) skal sendes inn for karakterisering av sirkulerende virus. Dette er viktig for å kunne oppdage utbrudd med HAV tidlig, se Veileder for mikrobiologiske laboratorieanalyser.
Forekomst i Norge
Hepatitt A har vært nominativt meldingspliktig i MSIS siden 1975.
|
|
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
Under 1 år |
0 |
1 |
0 |
0 |
0 |
0 |
0 |
0 |
|
1-9 |
10 |
8 |
13 |
10 |
5 |
9 |
0 |
4 |
|
10-19 |
4 |
6 |
7 |
2 |
7 |
9 |
1 |
7 |
|
20-49 |
36 |
10 |
19 |
30 |
12 |
12 |
7 |
10 |
|
50 år og over |
25 |
7 |
3 |
8 |
8 |
8 |
6 |
12 |
|
Totalt |
75 |
32 |
42 |
50 |
32 |
38 |
14 |
33 |
|
|
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
2020 |
2021 |
|
Norge |
45 |
7 |
12 |
17 |
10 |
11 |
7 |
20 |
|
Utlandet |
20 |
16 |
28 |
20 |
12 |
23 |
3 |
11 |
|
Ukjent |
10 |
9 |
2 |
13 |
10 |
4 |
4 |
2 |
|
Totalt |
75 |
32 |
42 |
50 |
32 |
38 |
14 |
33 |
Nedgangen i meldte tilfeller i 2020 skyldes i hovedsak nedgang i antall tilfeller smittet i utlandet.
I perioden 2014-2021 ble 42% av de utenlandssmittede smittet i Asia, 24% ble smittet i Afrika og 25% ble smittet i andre europeiske land. Vanligste smitteland i denne perioden var for turister /forretningsreisende Spania (7 tilfeller), Bulgaria (3 ) og Filippinene (3) , og for personer på besøk til tidligere hjemland Pakistan (19 tilfeller), Somalia (7), India (4) og Eritrea (3).
Behandling
Ingen spesifikk behandling.
Hepatitt A er i smittevernloven definert som en allmennfarlig smittsom sykdom. Folketrygden yter full godtgjørelse av utgifter til legehjelp ved undersøkelse, behandling og kontroll for allmennfarlige smittsomme sykdommer, dvs. pasienten skal ikke betale egenandel. Dette gjelder også ved undersøkelse som ledd i smitteoppsporing, men ikke ved rutinemessige undersøkelser.
Forebyggende tiltak
- God håndhygiene i forbindelse med måltider, toalettbesøk og bleieskift.
- Unngå deling av sprøyter og brukerutstyr.
- Unngå oral-analsex ved seksuell kontakt med kjent smittet eller ved tilfeldig seksuell kontakt under utbrudd blant menn som har sex med menn.
- Vaksine er tilgjengelig for pre- og posteksponeringsbruk.
Preeksponeringsimmunisering
Effektiv hepatitt A vaksine er tilgjengelig og kan gis til personer over 1 år. En dose gir beskyttelse i ca. ett år, men for å sikre langvarig beskyttelse bør det gis en boosterdoseetter 6-12 måneder.
Les mer om vaksinen i Vaksinasjonsveilederen for helsepersonell.
Grupper som får hepatitt A-vaksine dekket av folketrygden (§4)
Særlig smitteutsatte personer:
- Personer som tar stoff med sprøyter
Personer med visse sykdommer eller tilstander som gjør dem mer utsatt for hepatitt A eller dens konsekvenser:
- Pasienter med tilstander som gir økt blødningstendens, og som hyppig krever behandling med blod eller blodprodukter
- Pasienter som har kronisk leversykdom
Særlig smitteutsatte personer ved utbrudd i Norge:
- Målgruppen for vaksinasjon bestemmes av smitteansvarlig kommuneoverlege i samarbeid med Folkehelseinstituttet
Utenlandsreiser
Hepatitt A-vaksine anbefales for reisende til en rekke land hvor det anses at det er høy forekomst av hepatitt A (se tjenesten Smittevernråd og vaksiner for deg som skal ut og reise.). Selv om små barn som oftest får kortvarig og lett sykdom, anbefales det å beskytte dem mot hepatitt A ved reiser til land med høy forekomst av HAV. Det er særlig viktig fordi barn kan få subklinisk hepatitt A- infeksjon og bli smittekilder i nærmiljøet etter hjemkomst, f.eks. i barnehager. Dersom barnet er under 1 år er det viktig at reisefølget og øvrig familie vaksineres.
Andre forebyggende tiltak ved utenlandsreiser er:
- drikk bare vann som er kokt eller selges på flasker
- unngå ukokte grønnsaker og frukt som ikke kan skrelles.
- unngå skjell som ikke er tilstrekkelig kokt
- vask hender etter toalettbesøk og før matlaging og måltider.
Posteksponeringsprofylakse (PEP)
Gjennomsnittlig inkubasjonstid for HAV er ca 4 uker. Dersom PEP blir gitt så raskt som mulig og innen to uker etter eksponering for HAV gir det effektiv forebygging av infeksjon. PEP kan bestå av én dose monovalent hepatitt A vaksine eller vaksine og normalt immunglobulin (HNIG) i kombinasjon avhengig av alder og immunstatus på den som er eksponert.
Se Vaksinasjonsveilederen for detaljer rundt administrering av PEP.
Hvem bør tilbys PEP?
PEP bør i hovedsak tilbys de som jevnlig har delt mat- og toalettfasiliteter med en hepatitt A-smittet person i den smitteførende perioden. Det gjelder bl.a. husholdningsmedlemmer, utvidet familie og venner, andre involvert i bleieskift eller toalettassistanse (for eksempel barnehagepersonell, barnevakt, ansatte på pleieinstitusjon), seksualkontakter, ansatte og barn i samme avdeling i barnehage, eller personer som deler stoff med indekspasienten. De som har spist mat håndtert av en ansatt med hepatitt A på et spisested har generelt lav risiko for å bli smittet, men PEP kan vurderes hos denne gruppen selv om dette ikke vil dekkes av Folketrygden.
Gjennomgått infeksjon med hepatitt A gir livslang beskyttelse, og PEP er derfor ikke nødvendig hos personer som tidligere har gjennomgått sykdommen. PEP er ikke nødvendig for personer som er fullvaksinert mot hepatitt A. For delvis vaksinerte gis én dose hepatitt A-vaksine.
Når bør posteksponeringsprofylakse tilbys?
Kontinuerlig eksponering/kontakt med indeks (f.eks. husholdningsmedlemmer): PEP bør gis så raskt som mulig og innen 14 dager etter at indeks utviklet symptomer (gulsott, tretthet, kvalme, feber)
Periodisk eksponering/kontakt (skolevenner/barnehage): PEP bør gis så raskt som mulig og innen 14 dager etter siste kontakt med indeks i hans/hennes smitteførende periode
- Enkelt eksponering: PEP bør gis så raskt som mulig og innen 14 dager etter dagen for kontakt med indeks i hans/hennes smitteførende periode.
Grupper hvor utgifter til posteksponeringsimmunisering mot hepatitt A dekkes av folketrygden (§4)
Personer som sannsynligvis har vært eksponert:
- husstandsmedlemmer og seksualpartnere til pasienter med hepatitt A og eventuelt andre nærkontakter som har spist mat som pasienter har håndtert
- ansatte og barn i barnehager med et tilfelle av hepatitt A
- nærkontakter til indekspasienter ved utbrudd i skoler, fengsler eller helseinstitusjoner dersom overføring av hepatitt A-virus i skolen, fengslet eller institusjonen er dokumentert
Utgifter til hepatitt A-vaksine brukt som posteksponeringsprofylakse og/eller HNIG til personer som sannsynligvis har vært eksponert for hepatitt A-virus (tabell 4) dekkes av folketrygden (blåreseptforskriften § 4 punkt 3). Bestillingsrutiner er beskrevet i Vaksinasjonsveilederen:
- Bestilling av vaksiner, immunglobuliner og antitoksiner/sera på blå resept
- Bestilling og utlevering av hepatitt A-vaksine og normalt immunglobulin
Les mer om vaksinen og immunglobulin i Vaksinasjonsveilederen:
Alle vaksinasjoner er meldepliktige til Nasjonalt vaksinasjonsregister (SYSVAK) uavhengig av samtykke.
Tiltak ved enkelttilfelle eller utbrudd
Ved et påvist tilfelle av hepatitt A bør man forsøke å kartlegge smittemåte. I enkelte tilfeller kan det synes ikke å foreligge noen risikosituasjon. En mulig forklaring kan være at den smittede har barn i barnehage. Da småbarn kan gjennomgå asymptomatisk infeksjon, kan utbrudd i barnehager først bli synlig ved at ansatte eller foreldre utvikler sykdom. Overføring av smitte gjennom inntak av næringsmidler fra spisesteder eller gatekjøkken i Norge kan forekomme. Personer med sikker hepatitt A gjennomgått for mer enn 6 måneder siden kan gi blod.
Tiltak ved enkelttilfeller eller fellesutbrudd
For den som er smittet med HAV er det viktig med ekstra skjerpet hånd- og toaletthygiene slik at smitte til andre forebygges. Det er størst konsentrasjon av HAV i avføring og dermed størst smittefare 14 dager før symptomdebut (ikterus) og en uke etter.
Så snart som mulig og innen to uker etter det sannsynlige tidspunktet for den siste eksponeringen gis posteksponeringsimmunisering (se avsnitt overfor). Dette er aktuelt for husstandsmedlemmer, barnehage- og skolevenner, og seksualpartnere til den smittede og eventuelt andre nærkontakter som har spist mat som pasienten har håndtert (tabell 3).
Hepatitt A-vaksine brukt som preeksponeringsimmunisering ved mindre, avgrensede utbrudd er sjelden indisert.
Ved påvisning av flere tilfeller hvor man mistenker et innenlands felleskildeutbrudd kan det være aktuelt å undersøkevannkilder for fekal forurensning eller undersøke ansatte ved serveringssteder eller gatekjøkken. Ved mistanke om smitteoverføring på et serveringssted bør det lokale Mattilsynet kontaktes for å undersøke de hygieniske forhold på stedet. Norges miljø- og biovitenskapelige universitet (tidl. Norges veterinærhøgskole) utfører undersøkelser for å påvise hepatitt A-virus i vann. Det gjøres ikke rutinemessig virusanalyser i næringsmidler. Stammetyping av hepatitt A-virus kan være et nyttig hjelpemiddel for å identifisere utbrudd av hepatitt A.
For håndtering av mat- og vannbårne utbrudd se Folkehelseinstituttets veileder: Utbruddsveilederen
Hepatitt A og yrke
For personer som har fått påvist HAV infeksjon og som tilhører smittefaregruppe 1 eller 2 (se under) gjelder særskilte smittevernanbefalinger.
Gruppe 1 - Forebygge smittespredning til mange personer: Personer som produserer, videreforedler, tilbereder eller serverer mat og som kommer i direkte eller indirekte kontakt med næringsmidler som skal spises rå eller uten ytterligere oppvarming. Dette gjelder bl.a. ansatte i næringsmiddelvirksomhet og serveringssteder, samt ansatte i barnehager og institusjoner som tilbereder eller serverer mat.
Gruppe 2 - Forebygge smittespredning til spesielt sårbare personer: Helsepersonell som har direkte kontakt med pasienter som er særlig utsatt for infeksjonssykdommer eller for hvem infeksjoner vil kunne ha særlig alvorlige konsekvenser f.eks. premature barn, pasienter ved intensivavdeling o.l.
Personer som tilhører disse gruppene bør ikke utføre sitt ordinære arbeid dersom det har gått mindre enn én uke etter symptomdebut. Kontrollprøve er ikke nødvendig.
Tiltak ved utbrudd i risikoutsatte grupper
Ved lokale utbrudd i spesielle risikoutsatte miljøer, som for eksempel blant menn som har sex med menn eller blant personer som tar stoff med sprøyter, bør kommunehelsetjenesten snarest mulig informere miljøene om utbruddet og aktuelle smittemåter, evt. sikre tilgang på rene sprøyter og starte vaksinasjon i gruppene. Ved større, lokale utbrudd bør vaksinasjon av risikoutsatte yrkesgrupper som f.eks. avløpsarbeidere vurderes basert på lokale forhold. Utgifter til preeksponeringsprofylakse med hepatitt A-vaksine til særlig smitteutsatte personer ved utbrudd i Norge dekkes av folketrygden (blåreseptforskriften § 4 punkt 3). Vaksine bestilles fra apotek eller Folkehelseinstituttet. Hvem som særlig er smitteutsatt ved lokale utbrudd bestemmes av smittevernansvarlig kommuneoverlege i samarbeid med Folkehelseinstituttet.
Lokale utbrudd av hepatitt A blant risikoutsatte grupper vil ofte strekke seg over en lang tidsperiode, mens et felleskildeutbrudd vil forårsake mange tilfeller over en kort tidsperiode.
Barnehager
Barn med påvist hepatitt A bør holdes hjemme fra barnehage/ skole én uke etter debut av ikterus eller andre symptomer og inntil barnet har god almenntilstand.
Barn med hepatitt A får vanligvis milde eller ingen symptomer. Dette betyr at smittede barn i en barnehage kan være smittsomme uten at det merkes av omgivelsene. En voksen som får hepatitt A og har barn i barnehage kan derfor være første tegnet på et utbrudd av hepatitt A i en barnehage.
Ved påvist enkelttilfelle eller tilfeller hos flere barnehagebarn eller barnehageansatte bør andre barn i samme avdeling og ansatte tilbys posteksponeringsprofylakse etter alder og helsetilstand (se Vaksineveilederen) så snart som mulig og innen 14 dager etter siste kontakt med indeks i hans/hennes smitteførende periode. Hvis barnet ikke har symptomer, men oppdages ved et blodprøveresultat, regnes den smitteførende periode som 2 uker etter prøvetaking.
Man bør forsøke å begrense posteksponeringsprofylakse til den aktuelle barnehageavdeling og ikke hele barnehagen. Utgifter til vaksine og HNIG til barn og ansatte som sannsynligvis har vært eksponert for hepatitt A-virus (tabell 3) dekkes av folketrygden (blåreseptforskriften § 4 punkt 3).
Ved utbrudd med flere tilfeller i en barnehage kan det også være aktuelt å tilby vaksine til foreldre til friske barn. Dette gjelder spesielt dersom barnet er bleiebarn. Vaksinasjon av foreldre (utenom foreldre til indekskasus) bør diskuteres med Folkehelseinstituttet før igangsetting. Vaksinasjon av foreldre til friske barn dekkes ikke av folketrygden.
Tiltak i helseinstitusjoner
Basale smittevernrutiner. Kontaktsmitteregime i 1 uke etter debut av ikterus. Dersom pasienten kan samarbeide og ivareta sin personlige hygiene kan de ligge på flersengsrom.
Meldings- og varslingsplikt
Meldingspliktig til MSIS, gruppe A. Kriterier for melding er et klinisk forenlig tilfelle med epidemiologisk tilknytning eller laboratoriepåvisning av:
- HAV i avføring ved antigenundersøkelse eller nukleinsyre-undersøkelse eller i serum ved nukleinsyreundersøkelse eller
- HAV IgM i serum (når persisterende lave positive verdier er utelukket).
Kliniske kriterier er diffuse symptomer som slapphet, magesmerter, dårlig matlyst, kvalme og oppkast og minst én av følgende symptomer: feber, ikterus, forhøyete serum aminotransferase (ALAT)-verdier.
Med epidemiologisk tilknytning menes overføring fra person til person, eksponering for en felles kilde, eksponering for forurenset mat eller vann eller eksponering for andre faktorer i miljøet.
Varsling til kommuneoverlege, Folkehelseinstituttet og andre instanser ved utbrudd, ved mistanke om overføring med næringsmidler, ved mistanke om smitte fra medisinsk utstyr eller blod eller ved påvist smitte hos blodgiver, se Varsling av smittsomme sykdommer.